Что такое кохлеарный неврита? Его классификация, симптомы и лечение
Содержание

Кохлеарный неврит – патологическое состояние слухового нерва воспалительного генеза, основными клиническими проявлениями которого является снижение слуховой функции и ощущение шума в ушах. Провоцирующими факторами в развитии неврита может быть повреждение различных структур на пути восприятия звука, его передачи и анализа.
Согласно статистическим данным кохлеарный неврит или так называемая нейросенсорная тугоухость поражает приблизительно 70% людей, у которых наблюдается дисфункция слухового анализатора.
Разделение кохлеарного неврита согласно классификациям
Заболевание относится к числу патологических состояний ЛОР органов, поэтому принять различать определенные виды неврита. По происхождению тугоухость может быть приобретенной в течение жизни или врожденным дефектом.
Приобретенный неврит слухового нерва может иметь различную природу возникновения, поэтому различают: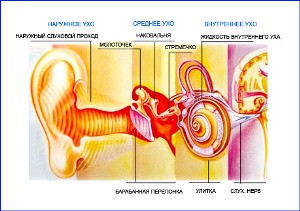
- профессиональную тугоухость;
- лучевую;
- ишемическую;
- посттравматическую;
- аллергическую;
- постинфекционную;
- токсическую.
Принимая во внимание период развития нейросенсорной тугоухости, болезнь считается прелингварной – в случае ее появления до периода, когда малыш начинает разговаривать, и постлингварный – при наличии уже развитой речи.
В зависимости от уровня поражения структур, патология которых стала причиной появления неврита слухового нерва, следует различать периферическую тугоухость, когда нарушение происходит во внутреннем ухе, и центральную – при патологии в головном мозге.
Болезнь может протекать остро, однако не дольше месяца, подостро – до 3-х месяцев, а затем переходить в хроническую стадию. По мере течения болезни, неврит может иметь обратимый характер, стабильный или прогрессирующий.
Основываясь на данных аудиометрии, тугоухость может проявляться в легкой степени, когда порог воспринимаемых звуков колеблется в диапазоне от 26 до 40 дБ, умеренной – до 55 дБ, умеренно-тяжелой – до 70 дБ, тяжелой – до 90 дБ и полной глухотой.
Предрасполагающие факторы развития кохлеарного неврита
Врожденные причины могут быть закладкой на генетическом уровне или патологией, полученной во время родов. Наследственные состояния в большей части случаев не являются самостоятельной патологией, а проявляются в сочетании с другим заболеванием, например, синдромами Ваандербурга, бранхиооторенальным, Стиклера, Ушера и Альпорта с его типичными клиническими проявлениями в виде нарушения зрительной и слуховой функций, а также гломерулонефрита.
Патологические процессы во время родовой деятельности связаны с развитием гипоксии плода или родовой травмой, к которым предрасполагает:
- слабость родовой деятельности;
- преждевременные роды;
- дискоординированная родовая деятельность;
- узкий таз роженицы;
- тазовое предлежание плода.
Приобретенная нейросенсорная тугоухость третей частью всех случаев обусловлена инфекционными возбудителями, поэтому они являются основным предрасполагающим фактором к развитию неврита:
- Грипп, краснуха, ОРВИ, эпидемический паротит, герпетическая инфекция, корь, брюшной и сыпной тифы, скарлатина, сифилис и менингит.
- Токсические поражения нерва занимают приблизительно 15% и обусловлены воздействием антибактериальных препаратов в основном аминогликозидов, цитостатических средств (цисплатином и циклофосфамидом), а также салицилатами, диуретиками, препаратами хинина и антиаритмическими средствами. В эту группу необходимо отнести интоксикации солями тяжелых металлов, фосфором, мышьяком или бензином.
- Профессиональные вредности, к которым относится постоянное воздействие вибрации и шума.
- Последствия длительной ишемии нерва в результате атеросклеротического поражения питающих сосудов, тромбоза, дисфункции сосудов при гипертонической болезни или хронической ишемии мозга, а также осложнений после инсульта.
- Травматическое поражение нерва связано с ЧМТ, хирургическим вмешательством, баротравмой с развитием аэроотита или воздействие сильного звука.
- Другие факторы – аллергические состояния, опухоли нерва и структур мозга, сахарный диабет, болезнь Педжета и гипопаратиреоз.
Клинические проявления кохлеарного неврита
Симптомы и их интенсивность изменяются в зависимости от стадии кохлеарного неврита и наличии сопутствующей патологии. Основными клиническими проявлениями нейросенсорной тугоухости является нарушение слуховой функции, ощущение шума в ушах и смещение восприятия звука в строну здорового уха. Если же в патологический процесс вовлечены оба уха, тогда смещение отмечается к тому, где нарушения минимальны.
Существует две формы развития неврита: внезапно возникающий, когда симптоматика нарастает в течение пары часов в большинстве случаев с одной стороны, и неврит, проявления которого увеличиваются на протяжении 2-3-х дней. Далее по мере развития болезни, неврит может приобретать подострое или хроническое течение со стабильным или прогрессирующим состоянием, которое приводит к глухоте.
Немаловажным симптомом считаются проявления патологии вестибулярного аппарата, такие как приступообразное головокружение, тошнота, рвота, шаткость и неуверенность походки, а также неустойчивость, особенно при резких поворотах головы.
В случае двустороннего поражения часто наблюдается нарушение воспроизведения речи, ее окраски, вследствие чего люди становятся замкнутыми и необщительными.
Диагностические особенности нейросенсорной тугоухости
Для того чтобы правильно определить тактику лечения, необходимо не только поставить диагноз, но и выявить причину возникновения кохлеарного неврита. Кроме того с помощью инструментальной диагностики следует установить уровень поражения анализатора, оценить степень и динамику снижения слухового восприятия.
В ходе диагностики нужно провести дифференцировку между болезнями, которые имеют подобные клинические проявления, например, отитом, отосклерозом, лабиринтитом, инородным телом уха и болезнью Меньера.
Диагностика включает в себя использование специальных методов, с помощью которых исследуется слуховая функция:
- тональная пороговая аудиометрия определяет степень потери слуха, результатами которой при кохлеарном неврите является отсутствие костно-воздушного интервала, а аудиограмма имеет нисходящую тенденцию, что свидетельствует о патологии восприятия высоких тонов;
- тест Вебера помогает исследовать смещение воспринимающего звука;
- надпороговая аудиометрия позволяет определить ускорение нарастания громкости;
- акустическая импедансометрия исключает наличие патологии структур, отвечающих за проведение звука;
- электрокохлеография используется для дифференцировки неврита от болезни Меньера;
- отоскопия и микроотоскопия необходимы для исключения патологии наружного уха и барабанной перепонки.
Среди методов, позволяющих оценить функцию вестибулярного аппарата, выделяют непрямую отолитометрию, вестибулометрию, видео- и стабило графию, а также электрон истагмографию.
С целью дифференцировки причин нейросенсорной тугоухости необходимо консультации нейрохирурга, отоневролога, травматолога, генетика, офтальмолога и эндокринолога. Кроме того для выявления структурной патологии следует применять КТ, УЗИ сосудов шеи и головы, МРТ, рентгенографию черепа и шейного отдела позвоночника и офтальмоскопию.
Из лабораторных способов широко используется определение уровня глюкозы и гормонов щитовидной железы, а также биохимические анализы мочи и крови.
Лечебные методы при кохлеарном неврите
Все лечебные мероприятия острого процесса направлены на восстановление слуха, а в случае хронического течения – на прекращение прогрессирования снижения слуха. В некоторых случаях лечение кохлеарного неврита требует условия стационара. Комплексная терапия включает в себя уменьшение интенсивности клинических проявлений и устранение причины развития неврита.
Для начала необходимо исключить воздействие провоцирующих факторов – вибрации, шума или токсических веществ (медикаментозных средств или профессиональных вредностей). Кроме того необходимо контролировать гормональный уровень и показатели артериального давления.
Кохлеарный неврит, лечение которого должно быть комплексным, включает в себя:
- лекарственные средства, представленные сосудорасширяющими препаратами, нейропротекторами, антиагрегантами, венотониками и средствами для дезинтоксикации. Вначале следует использовать внутривенное ведение препаратов на протяжении 2-х недель, а затем постепенно переходить на внутримышечное и пероральное. Помимо этого хорошо зарекомендовали себя препараты гинкго билобы и кортикостероиды. С целью уменьшения головокружения целесообразно применять гистаминоподобные средства.
- из физиотерапевтических методов широко применяется электростимуляция, оксигенобаротерапия, рефлексотерапия и фонофорез с лекарственными средствами. Людям с двусторонним снижением слухового восприятия до 40 дБ, что препятствует нормальному общению, рекомендуется слухопротезирование. Для этого используют специальные слуховые аппараты (линейные, аналоговые и цифровые). В случае прелингварной формы со слуховым порогом 25 дБ необходимо применять слуховой аппарат во избежание нарушения развития речи у малыша.
- хирургические методы применяются при наличии мучительного шума в ушах и выраженного головокружения. В таком случае производится иссечение звездчатого узла, частичное удаление барабанного сплетения или шейную симпатэктомию. При достижении 4-ой степени тугоухости или глухоты используются разрушающие операции на улитке. Кроме того хирургическое вмешательство необходимо для кохлеарной или стволовой имплантации, удаления опухоли нерва или в головном мозге.
Современные методы диагностики позволяют выявить болезнь на ранних стадиях развития, что способствует полному восстановлению слуховой функции в 50% случаев. Чем дольше патологический процесс не получает адекватного лечения, тем меньше шансов улучшить слух. Основной задачей терапии является стабилизация состояния и максимальное восстановление слухового анализатора.
Комментарии и отзывы:
Комментариев нет.



